Surgiram manchas brancas parecidas com sardas na sua pele (antebraços, braços ou pernas), começando com uma e logo depois se multiplicaram? Pode ser leucodermia gutata, também chamada de sarda branca e leucodermia solar, mas não se preocupe, já que é possível tratá-las e sua pele pode voltar ao padrão normal.
Essas manchas são causadas pelo sol e geralmente aparecem depois de alguns dias de praia ou exposição solar. Na verdade, elas já poderiam estar lá antes do verão, mas muitas vezes se tornam mais evidentes após o bronzeamento.
A boa notícia é que as manchas são assintomáticas, ou seja, não causam dor, coceira, desconforto (exceto o estético) e não são malignas na maioria dos casos. Contudo, precisam de atenção. Podem apresentar diferentes estruturas, tamanhos e classificações.
Continue lendo, entenda mais sobre o tema, sintomas, diagnóstico e tratamento. Boa leitura!
O que é a leucodermia gutata?
Etimologicamente, leucodermia significa simplesmente uma cor mais clara do que a pele ao redor, e gutata significa que sua forma é parecida com as gotas das lágrimas.
São manchas brancas causadas pelo sol, quando há exposição excessiva sem a devida proteção. São um sinal do fotoenvelhecimento da pele antes do tempo, uma vez que os raios UV lesionam os melanócitos, células presentes na epiderme que produzem melanina, que dá a coloração mais escura à pele.
Geralmente são planas, apresentando uma superfície lisa, entre 2 a 10 mm de diâmetro e se manifestam principalmente nos braços, pernas, face e costas. É mais frequente em pessoas que passaram dos 40 anos de idade por conta do dano acumulativo de lesões nos melanócitos, contudo, se a exposição sem proteção for frequente, podem surgir em pessoas mais novas.
Apesar de ser uma alteração benigna da pele, a leucodermia gutata é um sinal de que a pele não está sendo protegida de forma adequada dos raios solares UV e portanto, é fundamental começar a se proteger, com filtro solar e redução no período de exposição, para assim evitar o surgimento de complicações mais graves, a exemplo do câncer de pele.

Quais os sintomas?
O quadro clínico é de manchas pequenas que surgem após a exposição prolongada, sendo mais evidente no verão. Pode surgir uma pequena mancha em um determinado dia e no dia seguinte elas parecem ter se multiplicado.
Ademais, a pele fica ligeiramente mais fina e achatada do que o normal.
Já as características dermatoscópicas se apresentam como áreas brancas sem estrutura nas quais a rede de pigmento está ausente. Elas se estendem perifericamente com bordas e formas irregulares.
As áreas brancas sem estrutura parecem “brilhar” nos locais em que há a perda sensível de melanócitos na epiderme. Esse brilho não é tão uniforme ou evidente quanto o brilho visto na dermatoscopia do vitiligo e pode haver vários tons de branco.
A leucodermia gutata se manifesta em diferentes padrões, são eles:
- Padrão amebóide: área afetada sem estrutura branca com a borda semelhante a uma ameba;
- Padrão de penas: área afetada sem estrutura branca, mas com extensões lineares semelhantes a penas e margens irregulares;
- Padrão petalóide: as áreas afetadas brancas e com uma estrutura que lembra as pétalas de uma flor;
- Padrão nebulóide: as áreas afetadas brancas sem estrutura apresentam bordas indistintas como uma nuvem. Outras descrições incluem padrões de ‘céu nublado’ e ‘nublado’
- Perifolicular, perilesional ou difusa pigmentação pode ser observado com pontos vermelhos ocasionais.
Independente do padrão, as manchas não doem, sangram, coçam ou proporcionam qualquer desconforto.
Quais as causas?
Uma biópsia de pele pode demonstrar que não há pigmentos de melanina nos queratinócitos das lesões de leucodermia gutata. Queratinócitos são 80% das células presentes na epiderme, responsáveis pela síntese da queratina. Além disso, há uma redução sensível na quantidade de melanócitos na área acometida.
A causa ainda é especulativa, sendo que a comunidade médica acredita que os sintomas sejam parte inevitável do processo de envelhecimento, que acaba gerando a redução gradual dos melanócitos, um processo semelhante aos cabelos brancos.
Além disso, a leucodermia gutata não parece ser decorrente de traumas, infecções virais ou bacterianas. A teoria mais aceita ainda é de que a exposição solar excessiva (sem a devida proteção) e os raios ultravioletas provocam danos aos melanócitos e esses não produzem melanina como deveriam.
Vale ressaltar que algumas pessoas também apresentam certa predisposição genética, dessa forma, as manchas podem surgir precocemente, ainda na juventude, contudo, é mais comum que surjam após os 40 anos.
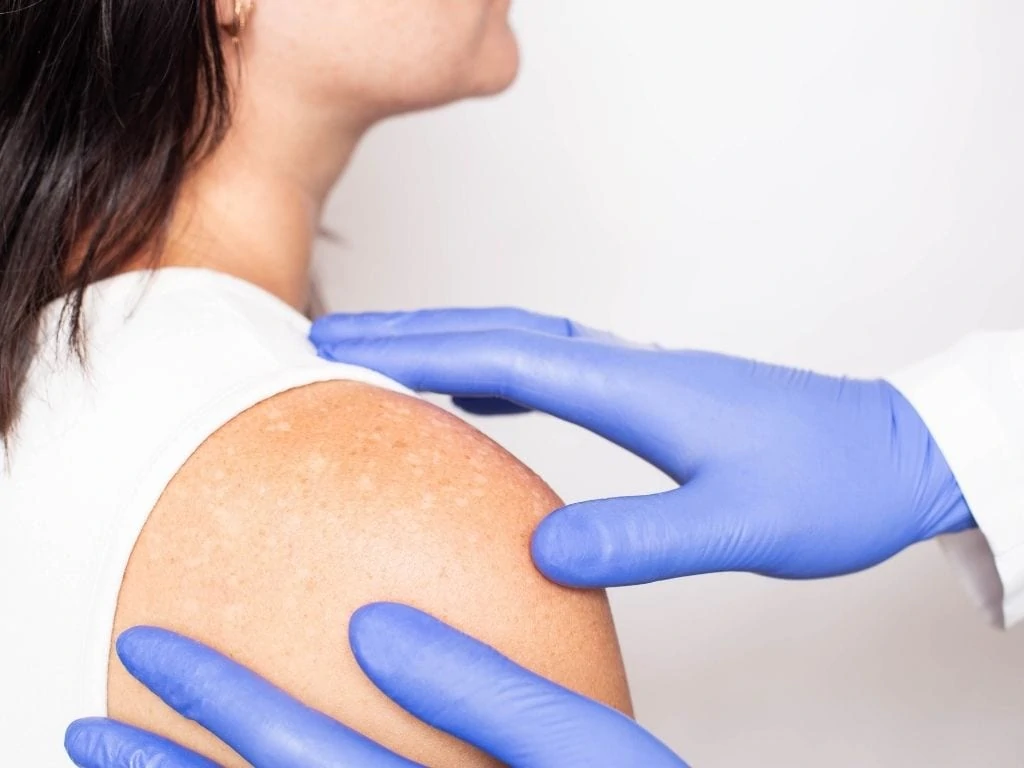
Como é conduzido o diagnóstico?
O diagnóstico é clínico, por observação do dermatologista, que avalia a natureza das lesões e faz algumas perguntas sobre o histórico do paciente, como se possui algum trabalho que se expõe ao sol, casos de doenças de pele na família, entre outras informações que o ajudarão no diagnóstico.
Se ele julgar necessário, poderá solicitar uma biópsia para o diagnóstico diferencial de outras dermatites como a Pitiríase versicolor (pano branco), vitiligo ou lesões malignas, causada por fungos.
A biópsia é um procedimento relativamente simples e rápido, feito com anestesia local e tem o intuito de investigar alterações na pele que possam ser um indicativo de malignidade.
Qual o tratamento?
Na maioria dos casos o tratamento é dispensado para leucodermia gutata, visto que as marcas são inofensivas.
Quando há grande desconforto estético, alguns métodos e tratamentos podem ser conduzidos para aliviar a aparência das lesões.
Entre os procedimentos podemos destacar:
Crioterapia leve
A Crioterapia refere-se às técnicas de aplicação de baixas temperaturas em regiões do corpo. No caso da leucodermia gutata, é utilizado spray ou aparelho específico para aplicar o nitrogênio líquido e assim restaurar a cor natural da pele.
A destruição das lesões ocorre quando os cristais de gelo intra e extracelular geram uma série de alterações osmóticas, causando danos às membranas celulares, favorecendo a microcirculação da pele.
Dermoabrasão superficial localizada ou microdermoabrasão
Os dois procedimentos são semelhantes e basicamente promovem uma espécie de “lixamento” da pele para corrigir alterações em sua superfície, a exemplo de manchas, cicatrizes e asperezas.
Podes ser feitos manualmente ou utilizando aparelhos dermoabrasadores. A técnica exige anestesia local e é conduzida no consultório dermatológico.
Enxertos de pinça de pele
Consiste no transplante de tecido vivo de locais em que a pele está normalmente pigmentada. É uma técnica relativamente simples, uma vez que para a leucodermia o processo utiliza de um único tipo de tecido.
Tretinoína (creme ou gel)
A Tretinoína é indicada apenas para o uso tópico, no caso creme e gel, em adultos e pacientes acima dos 12 anos. O tratamento é prescrito pelo dermatologista para casos de fotoenvelhecimento cutâneo, proporcionando uma melhora em poucos dias após o início do tratamento.
A administração de Tretinoína é uma alternativa para quem pode manter tratamentos mais invasivos, além de ser indolor e menos custoso. Essa substância não pode ser administrada via oral e mesmo na forma de creme ou gel, não é indicada para gestantes e lactantes.
Corticóides tópicos
Os esteroides tópicos (corticosteróides) são administrados no tratamento primário para diversas dermatites. Para a leucodermia gutata são utilizados esteróides de baixa e média potência como a hidrocortisona 1%, cujos efeitos foram semelhantes aos de alta potência, sem os efeitos colaterais.
Em alguns pacientes, os esteroides conseguiram erradicar totalmente as manchas no curto prazo.
Vitamina A tópica
A Vitamina A é fundamental para o crescimento adequado e diferenciação dos tecidos. Este tratamento consiste na aplicação de cremes, pomadas ou gel para melhorar a aparência das lesões.
Microinfusão de Medicamentos na Pele (MMP)
Consiste na aplicação medicamentosa em um aparelho com microagulhas que perfuram as áreas lesionadas. Trata-se de um aparelho vibratório com possibilidade de regular profundidade e velocidades, dessa forma, os medicamentos estéreis são depositados diretamente no interior da pele. A técnica visa uma ação mais direta no problema.
As vantagens da MMP vão desde a delicadeza nas perfurações, tratamento uniforme até os resultados mais rápidos.
Camuflagem cosmética
A camuflagem ou maquiagem cosmética permite reconstruir a imagem e a autoconfiança, camuflando as manchas. A técnica busca a uniformidade da pele em virtude da construção da imagem pessoal do paciente, visto que as dermatites costumam trazer consequências à autoestima.
Vale ressaltar a necessidade de acompanhamento profissional durante todos os tratamentos, bem como a avaliação e testagens, visto que algumas tentativas de destruir as lesões podem deixar cicatrizes, marcas marrons ou brancas maiores, podendo parecer piores que a condição original.
Daí a necessidade de somente recorrer ao dermatologista para quaisquer procedimentos estéticos que visam reduzir as manchas.
Quando procurar um dermatologista?
O dermatologista deve ser consultado em qualquer aparecimento de manchas, sejam elas sensíveis ou não. Caso as lesões aumentem, proporcionam alguma dor, ardência, coceira ou sangramento é necessário ir urgente ao consultório.
Como mencionado, apesar de serem simples, as lesões causadas pela leucodermia gutata demandam atenção.
Como prevenir?
O passo mais importante na prevenção da leucodermia gutata é o controle na exposição do sol, bem como o uso de protetor solar com fator de proteção mínimo de 30 SPF em dias comuns e 50 ou mais quando for à praia ou piscina. Também é importante evitar a exposição nos horários em que os raios UV estão mais fortes, entre as 10h e às 16h.
Clínica localizada na região dos Jardins em São Paulo
Conta com estacionamento coberto no local com manobrista gratuito. Amplas instalações modernas. A clínica está pronta para receber seus pacientes de forma especial, e utilizar últimas tecnologias do mercado de maneira eficaz.

Dra. Juliana Toma
Médica dermatologista, com Residência Médica pela Universidade Federal de São Paulo (UNIFESP-EPM).
Especialização em Dermatologia Oncológica pelo Instituto Sírio Libanês. Fellow em Tricologia, Discromias e Acne pelo Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo. Pós-Graduação em Pesquisa Clínica pela Harvard Medical School – EUA
CONHEÇA A EQUIPEAGENDAMENTO ONLINE
Agende uma consulta através do nosso WhatsApp
Dra. Juliana Toma – Médica Dermatologista pela Universidade Federal de São Paulo – EPM
Clínica no Jardim Paulista – Al. Jaú 695 – São Paulo – SP
Agende uma Consulta e saiba mais sobre os tratamentos e protocolos estéticos mais indicados para potencializar suas características naturais.



1 Comente
Deixe o seu comentário.
Muito obrigada pelas informações.