Começaram a surgir manchas brancas nas costas e outras áreas do corpo? Pode ser pitiríase versicolor.
Popularmente chamada de pano branco e micose de praia, é uma doença de pele causada por um fungo e impede que a pele produza melanina quando é exposta ao sol[1]Framil VM, Melhem MS, Szeszs MW, Zaitz C. New aspects in the clinical course of pityriasis versicolor. Anais brasileiros de dermatologia. 2011 Dec;86(6):1135-40. Disponível em: … Continue reading.
Continue lendo o post, entenda mais sobre a enfermidade, causas, diagnóstico, tratamento, entre outras informações. Boa leitura!
O que é pitiríase versicolor?
A pitiríase versicolor (chamaremos de PV) é uma micose superficial que atinge as camadas externas da epiderme (pele), causada por fungos do gênero Malassezia, leveduras que habitam o folículo piloso sem causar doença.
É uma infecção fúngica superficial causadora de mudanças na pigmentação da pele, por conta da colonização do estrato córneo por um fungo[2]Carvalho SI. Pitiríase versicolor: prevenção e tratamento (Doctoral dissertation).
Quando há condições favoráveis para o crescimento deste fungo, ele consegue adentrar as camadas da pele causando lesões. Essas condições são, em sua maioria, fatores externos relacionados ao hospedeiro como sudorese em excesso (produção de suor), desnutrição, uso de medicamentos específicos como corticoides, anticoncepcionais e imunossupressores.
A doença atinge pessoas de todas as idades, no entanto, é mais frequente em adolescentes e adultos jovens por conta da maior atividade das glândulas sebáceas. Acreditava-se que era uma doença pós-puberal, contudo, evidências demonstraram que a pitiríase versicolor pode surgir em crianças. Também acomete pessoas de todo o mundo, em especial nos trópicos, devido ao calor[3]Framil VM, Melhem MS, Szeszs MW, Zaitz C. Novos aspectos na evolução clínica da pitiríase versicolor. Anais Brasileiros de Dermatologia. 2011 Dec;86(6):1135-40..
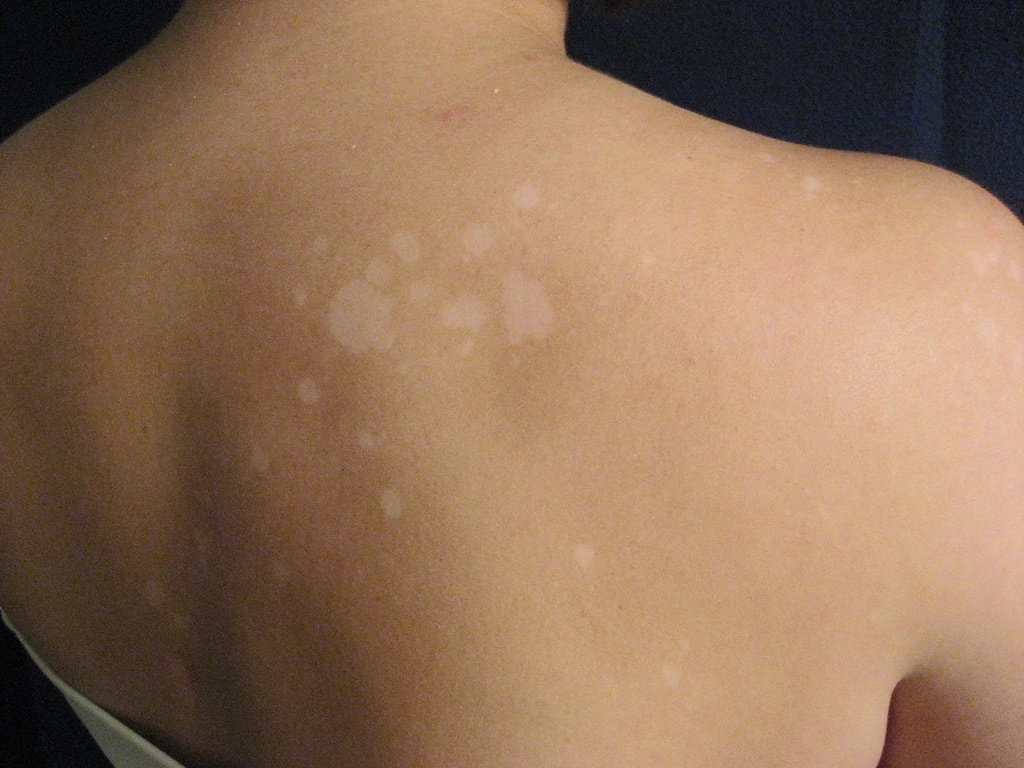
Manchas nas costas? Pode ser sintoma de pano branco.
Como a doença age no organismo?
A pitiríase versicolor é causada pelo fungo Malassezia furfur. Ao ter contato com a epiderme o microorganismo produz ácido azeláico, uma substância que impede a pele de produzir melanina quando é exposta ao sol. Dessa forma, na região onde o fungo penetra, a pele não “ganha cor”, não se bronzeia, o que leva ao surgimento de pequenas manchas claras, amareladas ou esbranquiçadas.
A fase da levedura do fungo apresenta duas formas diferentes: uma ovóide e outra esférica, nas quais o organismo é denominado Pityrosporum ovale e Pityrosporum orbiculare, respectivamente.
Pessoas que desenvolvem a pitiríase versicolor apresentam múltiplas lesões no corpo, em geral no tronco, intercaladas de pele normal. Essas lesões podem se espalhar para outros locais como pescoço, peito e membros. Sua distribuição, em via de regra, é paralela à das glândulas sebáceas, com decorrência também na face em casos mais graves.
Em geral, são comuns manchas nas costas, embora todo o corpo possa ser afetado. Lesões que se localizam na face são mais comuns em crianças, inclusive recém-nascidos e crianças na primeira e segunda idade.
Um estudo mostrou que as lesões na face de crianças acontecem em aproximadamente 30% dos casos, comumente identificadas no couro cabeludo, com lesões de pequena dimensão e com escamas.
Raramente as lesões estão concentradas nos membros inferiores, antebraços, genitais ou axilas. A distribuição também é comum em áreas do corpo que normalmente ficam cobertas com roupas, afirmando a teoria de que a oclusão das glândulas sebáceas tem influência na doença.
Na superfície das lesões é comum encontrar uma fina descamação, que pode ser notada pela distensão da pele. Esses sinais são chamados de Zireli. Pode haver ainda um leve prurido (coceira).
Quais fatores contribuem com o desenvolvimento da pitiríase versicolor?
O fungo causador da PV reside no estrato córneo e dos folículos pilosos. Nesses locais é nutrido por graxos livres, triglicerídeos do sebo e epiderme queratinizada.
Esses fungos precisam de substâncias lipídicas para se desenvolver (geralmente suor e gordura produzida pelo organismo). Tem seu crescimento acelerado em temperaturas entre 30 e 37 °C e em ambiente aeróbico (com presença de oxigênio).
Os filamentos evidenciados nas áreas da pele infectadas crescem quando as leveduras são incubadas no extrato córneo (camada mais externa da pele). Os dois estágios da doença (Pityrosporum ovale e Pityrosporum orbiculare), são semelhantes na macromorfologia, contudo, são muito diferentes na micromorfologia[4]de Castro Junior W, de Sousa LV. ASPECTOS CLÍNICOS E LABORATORIAIS DA PITIRÍASE VERSICOLOR..
Em ambos os casos, o organismo encontra-se na condição de flora normal em 90% a 100% dos pacientes. Nesses indivíduos, a PV ocorre quando as leveduras “se transformam” na forma micelar por conta de fatores pré-existentes, endógenos ou exógenos.
Os fatores exógenos incluem calor e umidade, além da oclusão da pele por roupas ou cosméticos. Esses fatores desencadeiam condições como o aumento da concentração de dióxido de carbono, o que leva a mudanças da microflora da pele e do pH natural.
Já os fatores endógenos que favorecem a doença em climas temperados, incluem desnutrição, dermatite seborreica, hiperidrose, síndrome de Cushing, o tratamento com imunossupressor, além de fatores hereditários, que podem desempenhar algum papel no aparecimento do pano branco.
Além deles, um fator determinante para o desenvolvimento do pano branco é a imunidade celular deprimida. Isso quer dizer que os portadores de PV possivelmente produzem menor quantidade de fator de migração de leucócitos. Um estudo recente com portadores do PV e portadores da leishmaniose visceral (doença com imunidade celular deprimida) teve melhora do PV após tratamento da leishmaniose.
A patogênese da hiperpigmentação na pitiríase versicolor não tem uma causa totalmente entendida. Uma delas é o espessamento (engrossamento) da camada de queratina e a presença intensa de corpos estranhos no inflamatório celular que age como estímulo para os melanócitos produzirem mais pigmento, levando a mudanças em sua distribuição na epiderme.
Diagnóstico
O diagnóstico é feito somente pelo exame clínico com uso de lâmpada de Wood. Trata-se de uma lâmpada fluorescente de coloração amarelada usada para detectar a natureza das lesões. Os fungos secretam metabólitos dos fungos sensíveis à luz ultravioleta e quando são expostos à lâmpada de Wood, é possível avaliá-los.
Além desse exame, o médico também pode solicitar o exame micológico direto. É feito a partir da análise da raspagem das manchas nas costas ou em outras áreas afetadas, que passa por clarificação através de uma solução de potássio.
O diagnóstico tem como objetivo identificar se é pitiríase versicolor, também exclui a suspeita de outras doenças, entre elas o vitiligo e a pitiríase alba. Essas e outras doenças não apresentam fluorescência sob a lâmpada de Wood.
Outro diagnóstico diferencial diz respeito a hanseníase, evidenciado pelo surgimento de lesões sem qualquer sensibilidade.
Qual o tratamento?
O tratamento da PV é feito com o uso de pomadas fungicidas, cremes, xampus e sabonetes (agentes tópicos), além da medicação oral (agentes sistêmicos).
Agentes Tópicos
Neste grupo, a solução usada com maior frequência tem sido a de sulfeto de selênio 2,5% a 5% na forma de xampu, que deve ser aplicada entre uma ou duas vezes por dia no couro cabeludo e na região afetada. O tratamento dura entre uma e três semanas.
Cremes e pomadas com tópicos “azol” também tem eficácia, embora não haja estudos completos. Entre eles, destaca-se o creme de cetoconazol.
Pomadas com Terbinafina também se mostraram eficazes no tratamento.
Agentes Sistêmicos
Anti-fúngicos como cetoconazol, fluconazol e itraconazol podem ser utilizados.
O uso não pode se prolongar por muitos dias devido a cefaleias, náuseas e dores estomacais, efeitos colaterais apresentados por 7% dos pacientes[5]Framil VM, Melhem MS, Szeszs MW, Corneta EC, Zaitz C. Pitiríase versicolor: isolamento e identificação das principais espécies de Malassezia. Anais Brasileiros de Dermatologia. 2010 … Continue reading.
Por ser uma infecção superficial, seria mais interessante tratar a pitiríase versicolor com agentes tópicos. No entanto, muitos médicos e pacientes dão preferência pelo tratamento com agentes sistêmicos por diferentes questões, como a dificuldade de aplicar as soluções em grandes áreas afetadas e o odor desagradável, o que traz transtornos sociais.
Os efeitos colaterais são mínimos quando há a administração de medicamentos orais, bem como uma menor taxa de recorrência em relação ao uso de pomadas ou cremes, por exemplo. Isso porque, apesar de haver uma eficácia ligeiramente menor, os pacientes apresentam um uso inadequado ou interrompem o tratamento com agentes tópicos, aumentando a taxa de recorrência.
Independente da preferência do paciente, é importante não se automedicar.
Ao detectar qualquer lesão na pele, nesse caso, em especial manchas nas costas, é necessário consultar um médico para o diagnóstico e tratamento adequados.
A pitiríase versicolor tem cura e não é contagiosa, mas é necessário o acompanhamento profissional.
AGENDAMENTO ONLINE
Agende uma consulta através do nosso WhatsApp
Dra. Juliana Toma – Médica Dermatologista pela Universidade Federal de São Paulo – EPM
Clínica no Jardim Paulista – Al. Jaú 695 – São Paulo – SP
Agende uma Consulta e saiba mais sobre os tratamentos e protocolos estéticos mais indicados para potencializar suas características naturais.
Referências Bibliográficas
| ↑1 | Framil VM, Melhem MS, Szeszs MW, Zaitz C. New aspects in the clinical course of pityriasis versicolor. Anais brasileiros de dermatologia. 2011 Dec;86(6):1135-40. Disponível em: https://www.scielo.br/scielo.php?pid=S0365-05962011000600011&script=sci_arttext&tlng=pt |
|---|---|
| ↑2 | Carvalho SI. Pitiríase versicolor: prevenção e tratamento (Doctoral dissertation) |
| ↑3 | Framil VM, Melhem MS, Szeszs MW, Zaitz C. Novos aspectos na evolução clínica da pitiríase versicolor. Anais Brasileiros de Dermatologia. 2011 Dec;86(6):1135-40. |
| ↑4 | de Castro Junior W, de Sousa LV. ASPECTOS CLÍNICOS E LABORATORIAIS DA PITIRÍASE VERSICOLOR. |
| ↑5 | Framil VM, Melhem MS, Szeszs MW, Corneta EC, Zaitz C. Pitiríase versicolor: isolamento e identificação das principais espécies de Malassezia. Anais Brasileiros de Dermatologia. 2010 Feb;85(1):111-4. |
