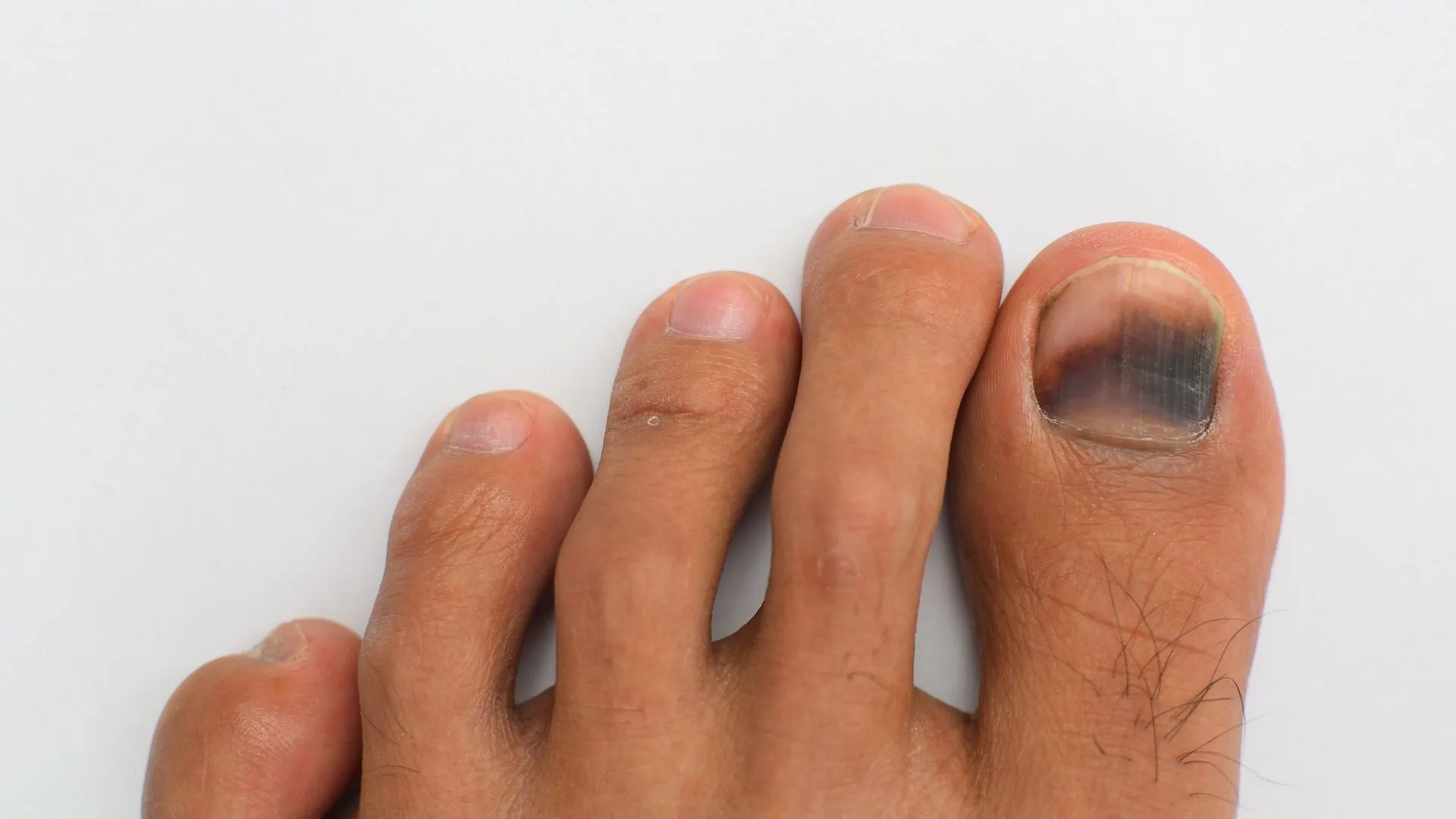
O escurecimento das unhas (conhecido como melanoníquia) é uma alteração que pode ter diversas causas, desde situações benignas até condições que exigem atenção médica imediata. Unhas saudáveis apresentam coloração rosada na base e aspecto translúcido na extremidade. Qualquer mudança persistente na cor, formato ou textura merece avaliação dermatológica.
Como dermatologista, a Dra. Juliana Toma explica que o escurecimento ocorre principalmente devido ao acúmulo de pigmentos (melanina ou sangue) na lâmina ungueal. A causa mais comum são traumas, mas é crucial descartar condições mais sérias como infecções fúngicas ou, em casos raros, neoplasias.
Este artigo detalha as principais causas de unhas escuras, seus tratamentos específicos e quando buscar ajuda especializada. A avaliação precoce é fundamental para diagnóstico correto e tratamento eficaz.
🔍 Anatomia da Unha: Entenda Sua Estrutura
Estruturas Principais
Onde Ocorrem as Alterações?
- Matriz ungueal: Local onde a unha se forma. Danos aqui causam alterações permanentes.
- Leito ungueal: Tecido sob a unha. Hematomas e infecções são comuns aqui.
- Lâmina ungueal: A parte dura visível. Pode escurecer por pigmentação ou sangue.
- Hiponíquio: Barreira contra infecções. Inflamações aqui são dolorosas.
Entender a anatomia ajuda a compreender por que diferentes causas produzem padrões distintos de escurecimento.
📋 Fluxograma: Identificando a Causa do Escurecimento
Trauma Recente?
Mancha que surge após impacto, com dor inicial e melhora gradual
Múltiplas Unhas?
Várias unhas afetadas sugerem causas sistêmicas ou medicamentosas
Progressão Rápida?
Alterações que pioram em semanas exigem avaliação urgente
⚠️ Sinais de Alerta que Exigem Avaliação Imediata
Quando em dúvida, consulte um dermatologista. O diagnóstico precoce é fundamental.
Traumas e Contusões
O trauma é a causa mais comum de unhas escuras. Impactos diretos, calçados apertados ou atividades repetitivas (como corrida) podem causar hematoma subungueal – acúmulo de sangue sob a unha.
Características do trauma:
- Aparecimento súbito após impacto
- Coloração roxa a preta
- Dor pulsátil inicial que melhora em dias
- Geralmente afeta uma única unha
- Pode haver descolamento da unha após semanas
Tratamento:
Na maioria dos casos, o hematoma reabsorve espontaneamente em 2-6 semanas. Em situações com dor intensa ou hematoma extenso, pode ser necessário realizar uma pequena punção na unha para drenar o sangue, aliviando a pressão e prevenindo a perda da unha. Este procedimento é rápido e realizado com anestesia local na clínica.
Importante: Hematomas recorrentes sem trauma aparente devem ser investigados, pois podem indicar alterações na coagulação ou outros problemas sistêmicos.
Onicomicose (Infecção Fúngica)
A onicomicose é uma infecção por fungos que pode causar escurecimento, espessamento e destruição da unha. É mais comum nos pés devido ao ambiente úmido e quente dos calçados.
Sinais característicos:
- Escurecimento amarelado ou amarronzado
- Espessamento da unha
- Fragilidade e quebra fácil
- Acúmulo de debris (restos) sob a unha
- Pode afetar várias unhas simultaneamente
Fatores de risco:
- Idade avançada (mais comum após 60 anos)
- Diabetes mellitus
- Problemas circulatórios
- Imunossupressão
- Frequência a piscinas e academias
- Uso de calçados fechados por longos períodos
Tratamento:
O tratamento requer persistência (6-12 meses para unhas dos pés) e pode incluir:
- Antifúngicos tópicos: Esmaltes medicamentosos (ciclopirox, amorolfina)
- Antifúngicos orais: Terbinafina ou itraconazol por 3-6 meses
- Laserterapia: O laser de Nd:YAG é eficaz para penetrar na unha e eliminar fungos
- Associação de tratamentos: Combinar métodos aumenta as chances de cura
O diagnóstico correto envolve exame micológico (coleta de material para análise) antes de iniciar o tratamento.
Medicamentos e Substâncias
Certos medicamentos podem causar hiperpigmentação ungueal como efeito colateral. Esta alteração geralmente é reversível após a suspensão da medicação.
Medicamentos comuns que causam escurecimento:
- Quimioterápicos: Ciclofosfamida, doxorubicina, bleomicina
- Antimaláricos: Cloroquina, hidroxicloroquina
- Antibióticos: Tetraciclinas, minociclina
- Antirretrovirais: Zidovudina (AZT)
- Psoralênicos: Usados em fototerapia para psoríase
Mecanismo:
Os medicamentos podem pigmentar a unha por:
- Deposição direta do fármaco na matriz ungueal
- Estímulo da produção de melanina
- Formação de complexos metal-fármaco (especialmente com prata, ouro ou mercúrio)
Conduta:
Se notar escurecimento após iniciar nova medicação:
- Não suspenda a medicação por conta própria
- Informe seu médico prescritor
- Consulte um dermatologista para avaliação
- Em muitos casos, a pigmentação melhora após ajuste da dose ou troca do medicamento
Importante: A cloroquina, além de escurecer unhas, pode causar retinopatia com uso prolongado, exigindo acompanhamento oftalmológico regular.
Unha Encravada (Onicocriptose)
A unha encravada ocorre quando a borda da unha penetra na pele ao redor, causando inflamação, dor e, frequentemente, escurecimento por sangramento.
Estágios da unha encravada:
- Fase inflamatória: Vermelhidão, dor leve, inchaço
- Fase de abscesso: Dor intensa, secreção purulenta, escurecimento
- Fase de granuloma: Formação de “carne esponjosa” (granuloma piogênico)
- Fase crônica: Infecção recorrente, deformidade ungueal
Tratamento conservador (fases iniciais):
- Banhos de água morna com sal
- Elevação do canto encravado com algodão
- Uso de calçados abertos na frente
- Corte reto das unhas (nunca arredondado)
- Antibióticos tópicos se houver infecção
Tratamento cirúrgico (casos avançados ou recorrentes):
- Matrizectomia parcial: Remoção da borda lateral da matriz para prevenir novo encravamento
- Fenolização: Aplicação de fenol para destruir seletivamente a matriz lateral
- Tratamento a laser: O laser de CO2 pode ser usado para remodelar a unha
Pacientes diabéticos ou com problemas circulatórios devem buscar tratamento precoce, pois complicações como celulite e osteomielite são mais frequentes.
Melanoníquia (Listras Escuras)
A melanoníquia é caracterizada por listras verticais escuras na unha, resultantes do aumento de melanina na matriz ungueal. Pode ser benigna ou, em alguns casos, sinal de melanoma.
Características das listras benignas:
- Múltiplas unhas afetadas
- Listras uniformes, paralelas e regulares
- Cor estável ao longo do tempo
- Mais comum em pessoas de pele morena ou negra
- Pode estar presente desde a infância
Sinais de alerta (podem indicar melanoma):
- Listra única (especialmente no polegar, indicador ou dedão)
- Largura maior que 3mm
- Bordas irregulares ou desfocadas
- Mudança de cor ou largura recente
- Envolvimento da cutícula (sinal de Hutchinson)
- Sangramento ou ulceração
Avaliação dermatológica:
Toda melanoníquia nova em adultos deve ser avaliada com dermatoscopia (exame com lente de aumento especializada). Se houver características suspeitas, é indicada biópsia da matriz ungueal para análise histopatológica.
Na Clínica Dra. Juliana Toma, utilizamos dermatoscopia de alta resolução para diferenciar causas benignas de malignas, evitando biópsias desnecessárias quando possível.
Melanoma Ungueal
O melanoma ungueal é uma forma rara mas agressiva de câncer de pele que se origina na matriz da unha. Representa 1-3% de todos os melanomas em caucasianos e 15-20% em asiáticos e africanos.
Regra ABCDEF para suspeita de melanoma ungueal:
- Age: Idade 50-70 anos (pico de incidência)
- Banda: Listra única, larga (>3mm)
- Change: Mudança na pigmentação ou formato
- Digit: Polegar, indicador ou dedão mais afetados
- Extension: Pigmentação que se estende à cutícula (sinal de Hutchinson)
- Family: Histórico familiar ou pessoal de melanoma
Diagnóstico:
- Dermatoscopia: Avaliação padrão-ouro inicial
- Biópsia: Necessária para confirmação histológica
- Exame anatomopatológico: Define espessura e características do tumor
Tratamento:
O tratamento padrão é cirúrgico:
- Amputação digital: Nível dependente da espessura do melanoma
- Biópsia de linfonodo sentinela: Para avaliar disseminação
- Terapias adjuvantes: Imunoterapia ou terapia-alvo se necessário
O prognóstico depende da espessura do melanoma no diagnóstico. Melanomas ungueais têm pior prognóstico que cutâneos devido ao diagnóstico tardio. A sobrevida em 5 anos varia de 16% para melanomas espessos a 87% para lesões finas.
Importante: Qualquer listra escura nova em uma única unha, especialmente com alterações recentes, merece avaliação dermatológica urgente.
Carcinoma Espinocelular
O carcinoma espinocelular é o segundo tumor maligno mais comum da região ungueal. Geralmente se apresenta como lesão ulcerada ou verrucosa que não cicatriza.
Características clínicas:
- Lesão ulcerada ou verrucosa na borda da unha
- Sangramento fácil
- Destruição progressiva da unha
- Pode simular verruga ou infecção fúngica crônica
- Mais comum em homens acima de 50 anos
Fatores de risco:
- Exposição crônica à radiação UV (para profissões como dentistas)
- Infecção por HPV (papilomavírus humano)
- Imunossupressão
- Exposição a carcinógenos (arsênio, hidrocarbonetos)
- Trauma crônico ou inflamação persistente
Tratamento:
O tratamento principal é cirúrgico, com margens adequadas. Em casos selecionados, pode-se utilizar:
- Cirurgia de Mohs (para preservação de tecido)
- Radioterapia (para pacientes não candidatos a cirurgia)
- Criocirurgia (para lesões muito superficiais)
O prognóstico é geralmente bom com tratamento adequado, com baixo risco de metástase.
Doenças Sistêmicas
Algumas doenças sistêmicas podem manifestar alterações ungueais, incluindo escurecimento.
Doenças endócrinas:
- Doença de Addison: Hiperpigmentação difusa incluindo unhas
- Síndrome de Cushing: Estrias e alterações de pigmentação
- Hipertireoidismo: Unhas quebradiças com estrias
Doenças reumatológicas:
- Lúpus eritematoso: Manchas vermelhas sob a unha
- Psoríase: Unhas escuras por sangramento (sinal da gota de óleo)
- Doença de Reiter: Ceratodermia e alterações ungueais
Doenças nutricionais e metabólicas:
- Deficiência de vitamina B12: Hiperpigmentação
- Hemossiderose: Deposição de ferro
- Porfiria: Fotossensibilidade e alterações ungueais
Avaliação:
Quando há suspeita de doença sistêmica, além do exame dermatológico completo, podem ser solicitados:
- Exames laboratoriais específicos
- Avaliação por outros especialistas (endocrinologista, reumatologista)
- Monitoramento das alterações ungueais como marcador de atividade da doença
Importante: Alterações ungueais podem ser o primeiro sinal de doenças sistêmicas ainda não diagnosticadas.
Traumas Repetitivos (Corrida, Esportes)
Atletas, especialmente corredores, frequentemente desenvolvem unhas escuras devido a microtraumas repetitivos. O impacto constante dos dedos contra a frente do tênis causa hematomas subungueais crônicos.
Mecanismo nos corredores:
- Descida dos dedos durante a passada
- Impacto contra a parte anterior do calçado
- Compressão dos vasos sanguíneos subungueais
- Extravasamento de sangue e formação de hematoma
Prevenção para atletas:
- Calçados adequados: 1-1,5cm de espaço entre dedo mais longo e ponta do tênis
- Técnica de amarração: Evitar compressão na região dos dedos
- Meias técnicas: Materiais que reduzem atrito e absorvem impacto
- Manutenção das unhas: Cortar retas e não muito curtas
- Fortaleciamento muscular: Melhorar biomecânica da passada
Tratamento:
Além das medidas preventivas, o tratamento é similar a outros hematomas subungueais. Atletas profissionais podem se beneficiar de avaliação por podólogo esportivo para ajuste de calçados e palmilhas.
Outras Causas
Neoplasias benignas:
- Nevo da matriz ungueal: “Sinal” benigno na unha, geralmente estável
- Glomus tumor: Tumor vascular benigno, causa dor intensa e desproporcional ao toque
- Cisto mixoide: Relacionado a osteoartrite, pode deformar a unha
Infecções:
- Paroníquia crônica: Inflamação da cutícula que pode escurecer a unha
- Infecção por Pseudomonas: Pigmentação esverdeada (mais que escura)
- Hanseníase: Pode causar atrofia e pigmentação ungueal
Condições congênitas:
- Melanoníquia longitudinal congênita: Presente desde a infância, geralmente benigna
- Síndrome da unha amarela: Unhas amareladas e espessas, associada a linfedema
Exposições ocupacionais:
- Prata (argiria): Pigmentação azul-acinzentada
- Ouro (crisíase): Pigmentação dourada
- Mercúrio: Pigmentação acinzentada
A avaliação dermatológica especializada é essencial para diferenciar estas condições. Na Clínica Dra. Juliana Toma, utilizamos dermatoscopia e, quando necessário, exames complementares para diagnóstico preciso.
👟 Guia para Corredores: Prevenção de Unhas Escuras
Escolha do Tênis
Teste de espaço: deve caber uma largura de polegar entre seu dedo mais longo e a ponta do tênis. Troque a cada 500-800km de corrida.
Corte das Unhas
Corte reto, nunca arredondado. Mantenha as unhas curtas, mas não muito rentes à pele. Corte após o banho quando estão mais moles.
Meias Técnicas
Prefira materiais que absorvem umidade (poliéster, lã merino). Evite algodão puro, que retém suor e aumenta o atrito.
📅 Linha do Tempo: O que Esperar após um Trauma
Dor, inchaço, vermelhidão. Aplicar gelo e elevar o pé.
Hematoma visível, cor roxa a preta. Dor diminui.
Hematoma migra com crescimento da unha. Pode descolar.
Nova unha cresce completamente. Hematoma desaparece.
Se a dor for intensa ou houver sinais de infecção (pus, febre), procure atendimento médico.
🍄 Onicomicose: Entenda a Infecção Fúngica
Como Ocorre a Infecção
- Contato com o fungo: Ambientes úmidos (piscinas, vestiários)
- Penetração: Através de microlesões na pele ou unha
- Colonização: Fungo se alimenta da queratina da unha
- Propagação: Destruição progressiva da estrutura ungueal
- Cronicidade: Sem tratamento, persiste e piora
Tratamentos Disponíveis
Esmaltes medicamentosos (6-12 meses)
Terbinafina (3 meses para pés)
Nd:YAG laser (sessões mensais)
⚠️ Importante: Diagnóstico antes do Tratamento
Apenas 50% das unhas escuras e espessas são realmente micoses. O diagnóstico correto requer exame micológico (coleta de material para análise laboratorial) antes de iniciar qualquer tratamento. Automedicação pode mascarar outras condições mais graves.
⚠️ Sinais de Alerta: Quando Suspeitar de Câncer
Regra ABCDEF do Melanoma Ungueal
Age
50-70 anos (pico)
Banda
>3mm de largura
Change
Mudança rápida
Digit
Polegar/indicador/dedão
Extension
Pigmento na cutícula
Family
Histórico familiar
🚨 Procure Avaliação Imediata se:
- Listra escura aparece em uma única unha (especialmente polegar/indicador/dedão)
- Pigmentação se estende à cutícula ou pele ao redor
- Há sangramento espontâneo sem trauma
- A unha está se destruindo progressivamente
- Não há melhora com tratamentos convencionais
Conclusão: Quando Buscar Ajuda Especializada
O escurecimento das unhas pode variar desde uma condição benigna até um sinal de doença grave. Como dermatologista, a Dra. Juliana Toma recomenda que toda alteração persistente (mais de 4-6 semanas) ou que apresente características atípicas seja avaliada por um especialista.
Resumo das recomendações:
- Traumas recentes: Geralmente melhoram em semanas. Busque ajuda se houver dor intensa ou sinais de infecção.
- Infecções fúngicas: Requerem tratamento específico prolongado. Não desaparecem espontaneamente.
- Listras escuras: Avaliação dermatológica obrigatória, especialmente se nova em adultos.
- Medicamentos: Converse com seu médico sobre possíveis efeitos colaterais.
- Doenças sistêmicas: Alterações ungueais podem ser o primeiro sinal de problemas internos.
Na Clínica Dra. Juliana Toma, realizamos avaliação completa com dermatoscopia de alta resolução para diferenciar causas benignas de malignas. Quando necessário, realizamos biópsias com técnica apropriada para preservar a função ungueal.
Lembre-se: o diagnóstico precoce é fundamental, especialmente para condições como o melanoma ungueal, onde a detecção inicial pode salvar vidas.
Avaliação Dermatológica Especializada
Na Clínica Dra. Juliana Toma, oferecemos avaliação completa das alterações ungueais com tecnologia de ponta e experiência em diagnóstico diferencial.
Dermatoscopia
Avaliação não-invasiva de alta precisão
Diagnóstico Diferencial
Experiência em condições complexas
Tratamentos Avançados
Laserterapia e abordagens modernas
\”As unhas são janelas para a saúde do corpo. Alterações persistentes merecem investigação especializada para diagnóstico preciso e tratamento adequado.\”
— Dra. Juliana Toma, Dermatologista
CRM-SP: 156.490 | RQE: 65.521
Endereço: Al. Jaú 695 – Jardins – São Paulo/SP
Atendimento: Segunda a Sexta, 8h às 18h | Sábados, 8h às 12h

Dra. Juliana Toma
Médica dermatologista, com Residência Médica pela Universidade Federal de São Paulo (UNIFESP-EPM).
Especialização em Dermatologia Oncológica pelo Instituto Sírio Libanês. Fellow em Tricologia, Discromias e Acne pelo Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo. Pós-Graduação em Pesquisa Clínica pela Harvard Medical School – EUA
CONHEÇA A EQUIPEClínica localizada na região dos Jardins em São Paulo
Conta com estacionamento coberto no local com manobrista gratuito. Amplas instalações modernas. A clínica está pronta para receber seus pacientes de forma especial, e utilizar últimas tecnologias do mercado de maneira eficaz.
AGENDAMENTO ONLINE
Agende uma consulta através do nosso WhatsApp
Dra. Juliana Toma – Médica Dermatologista pela Universidade Federal de São Paulo – EPM
Clínica no Jardim Paulista – Al. Jaú 695 – São Paulo – SP
Agende uma Consulta e saiba mais sobre os tratamentos e protocolos estéticos mais indicados para potencializar suas características naturais.


2 Comentários
Deixe o seu comentário.
Estou preocupada com minhas unhas das mãos elas estão ficando pretas escuras …. O que pôde ser Dr Juliana ??
A unha do pé direito, não doi e e não crece.
Tenho 79 anos.
Obrigado pela sua atenção.