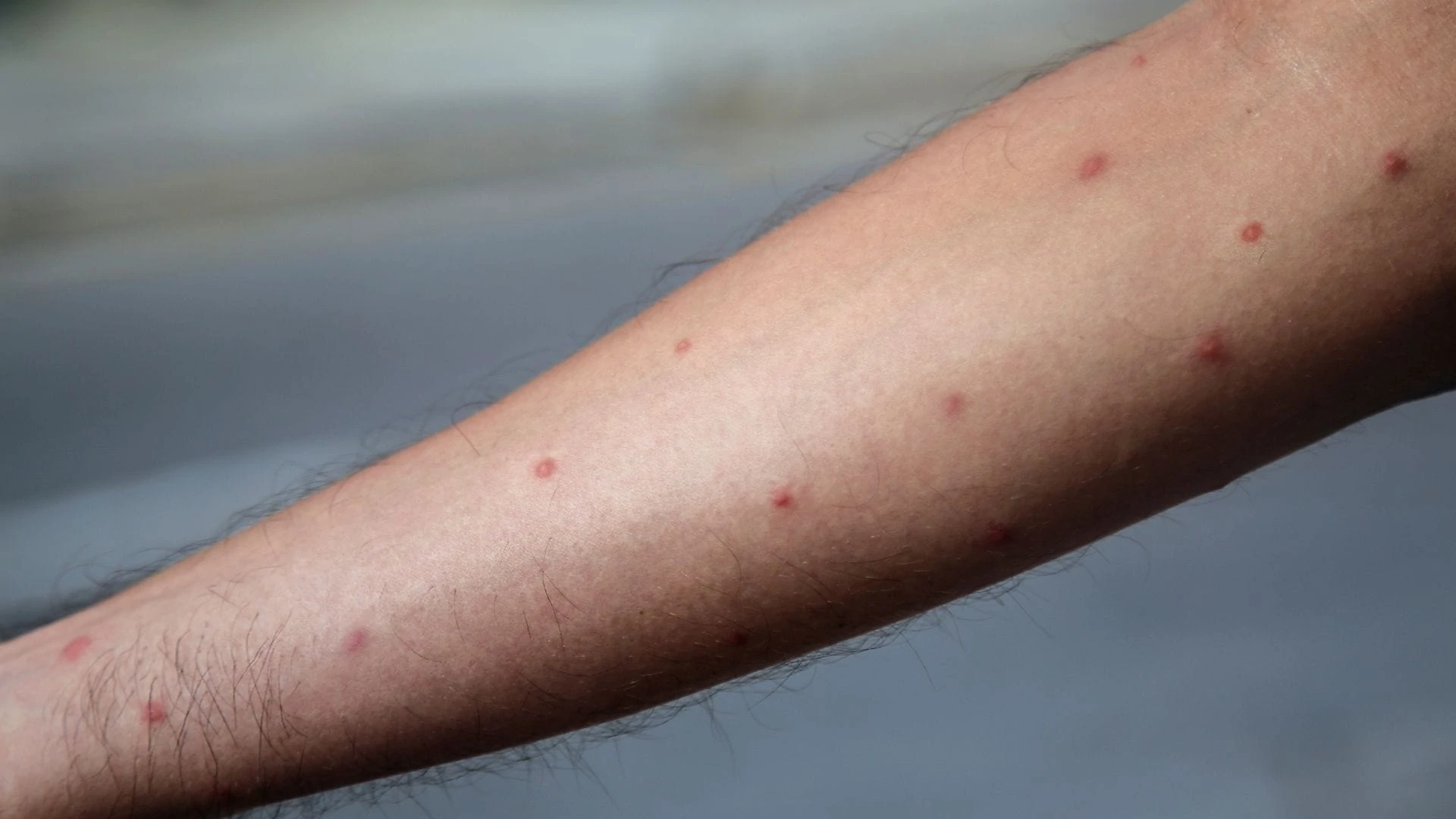
Sua pele ou a de seus filhos apresentou lesões pruriginosas após exposição a insetos? As reações às picadas de artrópodes (classe que inclui insetos e aracnídeos) representam uma das dermatoses mais frequentes em ambulatórios pediátricos e de medicina tropical, particularmente em climas quentes.
A maioria das reações configura respostas imunológicas locais benignas, autolimitadas em 7 a 14 dias. Entretanto, parcela significativa da população desenvolve hipersensibilidade exagerada, manifestando-se como dermatite papulovesiculosa extensa (prurigo strophulus) ou, raramente, reações sistêmicas agudas (anafilaxia) potencialmente fatais.
Neste artigo, a Dra. Juliana Toma, médica dermatologista (CRM-SP: 156490, RQE: 65521), explica os mecanismos imunológicos envolvidos, critérios de gravidade e protocolos terapêuticos atualizados disponíveis em nossa clínica especializada localizada na Al. Jaú 695, Jardins, São Paulo.
Atendimento especializado: Agende sua avaliação para diagnóstico diferencial e manejo correto das reações às picadas: WhatsApp (11) 99255-1854.
Classificação das Reações às Picadas de Artrópodes
Entenda a diferença entre os mecanismos imunológicos imediato e tardio
Grupo 1: Sugadores (Hematófagos)
Mosquitos, Pulgas, Carrapatos, Percevejos
- Mecanismo: Hipersensibilidade Tardia (Tipo IV – mediada por células T)
- Início: 12-48 horas após a picada
- Manifestação: Prurigo Strophulus (pápulas firmes, vesículas)
- Risco sistêmico: Baixo (raramente anafilaxia)
- Duração: Semanas, pode deixar manchas escuras
Grupo 2: Picadores (Himenópteros)
Abelhas, Vespas, Marimbondos, Formigas (fogo/cortadeiras)
- Mecanismo: Hipersensibilidade Imediata (Tipo I – mediada por IgE)
- Início: Minutos após a picada
- Manifestação: Urticária local aguda, edema importante
- Risco sistêmico: Alto (possibilidade de anafilaxia)
- Duração: Horas a dias (se não houver anafilaxia)
Mecanismos Imunológicos das Reações às Picadas
Ao picar para sugar sangue, artrópodes hematófagos injetam saliva contendo proteínas anticoagulantes, anestésicas e enzimas proteolíticas. Em himenópteros (abelhas, vespas), o veneno contém peptídeos e enzimas (fosfolipases, hialuronidases) que desencadeiam respostas imunológicas específicas.
Classificamos clinicamente as reações em dois grupos imunológicos distintos:
- Reação Imediata (Hipersensibilidade Tipo I – IgE mediada): Ocorre minutos após a exposição. O organismo produz imunoglobulina E (IgE) específica contra proteínas do veneno/saliva. Estas moléculas fixam-se em mastócitos (células de defesa teciduais). No reencontro com o alérgeno, ocorre “degranulação”: liberação massiva de histamina, leucotrienos e prostaglandinas, causando vasodilatação (vermelhidão), aumento da permeabilidade vascular (edema/inchaço) e estímulo nervoso (prurido intenso). Em casos graves, ocorre generalização sistêmica (anafilaxia).
- Reação Tardia (Hipersensibilidade Tipo IV – Célula T mediada): Conhecida como Prurigo Strophulus ou Prurigo de Besnier. Representa uma resposta de hipersensibilidade retardada mediada por linfócitos T CD4+ (células de defesa adaptativa). Após 12-48 horas da picada, estas células liberam interleucinas inflamatórias (IL-4, IL-5, IL-13) que atraem eosinófilos (células inflamatórias específicas), causando pápulas duras, edema persistente e prurido prolongado. Predomina em crianças de 2 a 10 anos, resolvendo espontaneamente por dessensibilização natural até a puberdade.
Em pacientes imunocomprometidos, particularmente portadores de HIV, podem ocorrer reações exageradas denominadas erupção papular pruriginosa (EPP), onde a carga parasitária ou viral interfere na resposta imune cutânea.
Manifestações Clínicas e Fisiopatologia
Apresentação Clínica do Prurigo Strophulus:
- Morfologia: Pápulas eritemato-edematosas (bolinhas avermelhadas e inchadas) de 3 a 10mm, firmes à palpação. Evoluem para vesículas (bolhas de líquido claro seroso), pústulas (se houver infecção bacteriana secundária) ou crostas por escoriação (ferimento por coçar).
- Distribuição topográfica: Predileção por áreas expostas em picadas de mosquitos (face, orelhas, extremidades) ou áreas cobertas em infestações por pulgas/percevejos (coxas, abdome inferior, região lombar).
- Cronologia: A picada inicial é frequentemente imperceptível. Lesões surgem após 12-48 horas, atingindo pico de prurido entre 24-72h. Sem tratamento, persistem 7-14 dias, podendo deixar hipercromia pós-inflamatória (manchas escuras residuais), particularmente em fototipos mais altos (peles morenas a negras – Fitzpatrick IV-VI).
Fisiopatologia Imunológica Detalhada:
- Fase Imediata (minutos): Mastócitos teciduais liberam histamina e triptase, causando eritema e edema localizado.
- Infiltrado Inflamatório Tardio (12-48h): Linfócitos T CD4+ infiltram o local, liberando citocinas Th2 (IL-4, IL-5). Estas sinalizam atração de eosinófilos e basófilos, perpetuando o edema e o prurido intenso.
- Risco de Sobrinfeção: O prurido intenso leva à escoriação (coçar vigoroso), rompendo a barreira epidérmica. Isto permite colonização por Staphylococcus aureus ou Streptococcus pyogenes, causando impetiginização (infecção bacteriana secundária com crosta amarela e supuração).
Escala de Gravidade e Conduta
Saiba como classificar a reação e qual o nível de atendimento necessário
Anafilaxia: Critérios de Emergência Médica
A anafilaxia é uma reação sistêmica aguda, potencialmente fatal, que requer intervenção imediata. Diagnostica-se quando ocorre comprometimento súbito de múltiplos sistemas corporais após exposição ao alérgeno (neste caso, veneno de himenópteros).
- Critério 1 (Cutâneo + Outro Sistema): Início súbito (minutos a poucas horas) com lesões cutâneas (urticária generalizada, prurido difuso, rubor) ou edema mucoso (lábios, língua, palato) E pelo menos um dos seguintes: comprometimento respiratório (dispneia, sibilos, estridor, hipoxemia), cardiovascular (hipotensão, colapso, sincope, arritmias) ou gastrointestinal (cólicas intensas, vômitos repetidos).
- Critério 2 (Dois Sistemas sem Cutâneo): Após exposição provável a alérgeno, ocorrência de pelo menos dois dos seguintes sistemas comprometidos: cutâneo-mucoso (urticária/edema), respiratório (dispneia/broncoespasmo), cardiovascular (hipotensão/taquicardia) ou gastrointestinal (náuseas/cólicas).
- Critério 3 (Hipotensão Isolada): Queda da pressão arterial sistêmica (sistólica <90 mmHg ou queda >30% da basal) após exposição a veneno conhecido.
Fatores de risco para gravidade: História prévia de asma brônquica (principal fator de risco de óbito), uso de betabloqueadores ou inibidores da ECA, idade adulta masculina, múltiplas picadas simultâneas (dose elevada de veneno), intervalo curto entre picadas anteriores e atual.
Atenção especial: Picadas de escorpiões (Tityus serrulatus), aranhas (Loxosceles, Phoneutria) e lacraias causam envenenamento tóxico (toxinose) além da reação alérgica, com manifestações sistêmicas por neurotoxicidade ou hemotoxicidade. Exigem soro antiespecífico em unidade de saúde, independentemente de reação alérgica.
Cascata Imunológica da Reação Alérgica
Entenda o que acontece no organismo durante uma reação de hipersensibilidade imediata (Tipo I)
Nota: Na reação tardia (Tipo IV), o mecanismo difere: células T CD4+ invadem o local após 12-48h, liberando citocinas que mantêm a inflamação por semanas, explicando a persistência do prurigo strophulus.
Agende sua consulta
Agende uma consulta e tire todas as suas dúvidas sobre o assunto.
Atendimento de Segunda a Sábado
Diagnóstico Diferencial e Investigação Alérgica
O diagnóstico das reações às picadas é essencialmente clínico, baseado na história epidemiológica (exposição a vetores), morfologia das lesões (pápulas agrupadas em áreas expostas) e evolução temporal (prurido tardio).
Diagnóstico Diferencial Obrigatório: Devemos diferenciar de:
- Escabiose (Sarna): Prurido noturno intenso, lesões em dedos, punhos, genitália, acometimento de conviventes.
- Dermatite de Contato: História de exposição a plantas (Toxicodendron spp.) ou metais; distribuição conforme área de contato.
- Exantemas Virais: Acompanhados de febre, mal-estar geral; lesões morbiliformes (manchas) sem padrão de picada.
Na Clínica Dra. Juliana Toma (Al. Jaú 695, Jardins), realizamos avaliação dermoscópica das lesões para confirmar a etiologia e excluir parasitoses.

Protocolo Terapêutico Escalonado
Abordagem progressiva conforme a intensidade da reação
Medidas Imediatas (Primeiras 24h)
- Lavar local com água e sabão neutro (sindet) para remover alérgenos residuais
- Compressas frias (água morna + gelo) por 10-15 min, 3-4x ao dia
- Evitar escoriação: cortar unhas, usar luvas de algodão noturnas em crianças
Terapia Tópica Farmacológica (Dias 1-7)
- Tronco/extremidades: Corticoide potência média (Metilprednisolona aceponato 0,1%, Mometasona furoato 0,1%)
- Face/dobras: Potência baixa (Hidrocortisona 1%, Desonida 0,05%) ou Calcineurin inhibitors (Tacrolimus 0,03%)
- Se vesículas rompidas: Antisséptico tópico (Gentamicina ou Mupirocina 2%)
Tratamento Sistêmico (Reações Extensas)
- Anti-histamínicos H1 (não-sedativos): Cetirizina 10mg, Loratadina 10mg ou Fexofenadina 180mg, 1x ao dia (manhã)
- Sedativos (se insônia): Hidroxizina 25mg à noite
- Corticoides orais (casos graves): Prednisona 0,5-1mg/kg/dia por 5-7 dias
- Antibióticos: Somente se impetiginização (Cefalexina, Amoxicilina-clavulanato)
Tratamento de Sequelas (Manchas Residuais)
Para hipercromia pós-inflamatória (manchas escuras persistentes), especialmente em peles morenas: Fotoproteção rigorosa FPS 50+ e, em casos selecionados, Discovery Pico Laser (tecnologia picossegundo) para clareamento das lesões residuais.
Protocolos Terapêuticos Detalhados
O tratamento das reações às picadas é individualizado conforme o mecanismo imunológico (imediato vs tardio), extensão das lesões e presença de complicações. A seguir, os protocolos adotados em nossa prática dermatológica especializada:
1. Reações Locais Simples (Xerose/Prurido Leve):
- Medidas físicas: Compressas frias (solução salina ou água morna com gelo) aplicadas por 10-15 minutos, 3-4 vezes ao dia, para reduzir edema e prurido. Banhos de coloides (aveia micronizada, amido de milho) aliviam o ardor.
- Cuidados locais: Lavagem suave com soro fisiológico ou syndet (sabonete sintético) de pH 5,5. Evitar escoriação: manter unhas curtas, usar roupas de algodão, considerar luvas de algodão noturnas em crianças pequenas.
2. Terapia Tópica Farmacológica:
- Corticosteroides: Aplicação 2-3 vezes ao dia por 5-7 dias.
- Tronco e extremidades: Potência média (Metilprednisolona aceponato 0,1%, Mometasona furoato 0,1%, Betametasona valerato 0,1%).
- Face, pálpebras e dobras (axilas, virilha): Potência baixa (Hidrocortisona 1%, Desonida 0,05%) ou uso por no máximo 3-5 dias.
- Calcineurin Inhibitors (alternativa não-esteroide): Tacrolimus 0,03-0,1% ou Pimecrolimus 1% creme, 2 aplicações ao dia, especialmente indicados para face e intertrigos (dobras), sem risco de atrofia cutânea.
- Antissépticos/Antibióticos tópicos: Se vesículas rompidas ou sinais de infecção secundária (crosta amarela, supuração, dor local aumentada), uso de Mupirocina 2%, Gentamicina 0,1% ou Fusidato de sódio 2%.
3. Tratamento Sistêmico (Reações Extensas ou Intensas):
- Anti-histamínicos orais H1 (Antagonistas da histamina):
- Não-sedativos (uso diurno): Cetirizina 10mg, Loratadina 10mg, Desloratadina 5mg, Fexofenadina 180mg ou Bilastina 20mg, uma vez ao dia.
- Sedativos (uso noturno, se insônia por prurido): Hidroxizina 25mg (ou 0,5mg/kg em crianças) à noite, ou Prometazina.
- Corticoides orais: Para casos graves generalizados (eritema multiforme-like ou prurigo strophulus extensos), Prednisona 0,5-1mg/kg/dia (máximo 40-60mg/dia) por 5-7 dias, com esquema descendente (redução gradual).
- Antibióticos sistêmicos: Se impetiginização extensa (Cefalexina 25-50mg/kg/dia em 2-4 doses, ou Amoxicilina-clavulanato 875/125mg 12/12h por 7-10 dias).
4. Tratamento de Sequelas Pigmentares (Discovery Pico Laser):
Em pacientes com fototipos elevados (peles morenas a negras, Fitzpatrick IV-VI), as lesões de prurigo strophulus frequentemente evoluem para hipercromia pós-inflamatória (manchas escuras persistentes por meses). Em nossa clínica (Al. Jaú 695, Jardins), oferecemos o Discovery Pico Laser (Quanta System), tecnologia de picossegundos (450 ps) que atua por efeito fotoacústico. Ao contrário dos lasers nanossegundo (Q-switched), o Pico fragmenta o pigmento melanina em partículas microscópicas (fotomecânico) com mínimo dano térmico adjacente, sendo particularmente seguro para tratamento de melasma e hipercromias pós-inflamatórias em peles escuras, reduzindo o risco de queimaduras ou despigmentação paradoxal.
Critérios de retorno médico: Consulte se não houver melhora em 48-72h, se surgir febre (>38°C), linfangite (listras vermelhas subindo pelo membro), se o prurido impedir o sono mesmo com medicação, ou se houver envolvimento ocular (edema periorbitário).
Tecnologia Discovery Pico para Sequelas de Picadas
Tratamento avançado de manchas escuras residuais (hipercromia pós-inflamatória)
Por que Picossegundo?
O Discovery Pico (Quanta System) emite pulsos de 450 picossegundos (10-12 segundos), 100 a 1000 vezes mais curtos que os lasers nanossegundos convencionais (5-40 ns). Esta velocidade cria um efeito fotoacústico puro (pressão mecânica) em vez de fototérmico, fragmentando o pigmento melanina em partículas minúsculas que o sistema linfático elimina, sem aquecimento da pele ao redor.
- Eficaz para hipercromia pós-inflamatória persistente de picadas
- Segurança superior para fototipos IV, V e VI (peles morenas a negras)
- Menor risco de hipopigmentação (manchas brancas) ou hiperpigmentação paradoxal
- Tratamento também eficaz para melasma e lentigos solares associados
Laser QS convencional: 5-40 ns
Diferença: Pulso 100x mais curto = menos calor residual = mais segurança para peles escuras
Indicações em Dermatologia Pós-Picadas:
Dra. Juliana Toma | CRM-SP: 156490 | RQE: 65521
Clínica Dermatológica | Al. Jaú 695, Jardins, São Paulo
Imunoterapia Específica (Vacinação de Dessensibilização)
Sim, existe imunoterapia específica (IT) para himenópteros (abelhas e vespas) e, experimentalmente, para mosquitos. O tratamento é indicado para pacientes com história de reação sistêmica grave (anafilaxia) confirmada por testes alérgicos (IgE específica ou prick test positivo).
Mecanismo de ação: A imunoterapia consiste na administração de doses progressivamente crescentes do extrato de veneno do inseto (VIT – Venom Immunotherapy), induzindo tolerância imunológica. O organismo passa a produzir anticorpos IgG4 bloqueadores, que interceptam o alérgeno antes que ele ative os mastócitos, além de reduzir a produção de IgE específica e modificar a resposta das células T (shift de Th2 para Th1).
A duração típica é de 3 a 5 anos, com fase de indução (doses crescentes semanais ou quinzenais) seguida de fase de manutenção (doses mensais). A eficácia na prevenção de anafilaxia recorrente supera 90% para himenópteros.
Imunoterapia para mosquitos: Protocolos específicos utilizam extratos de saliva de mosquitos (Aedes, Anopheles, Culex) em regimes individuais, com duração de até 2 anos. O objetivo é acelerar a dessensibilização natural que ocorre espontaneamente na puberdade.
Importante: A imunoterapia não age como repelente. O paciente continua sendo picado, porém desenvolve apenas reações locais mínimas (pequena pápula que desaparece em horas), em vez de reações exageradas e lesões que perduram por semanas.
A indicação deve ser feita por alergologista ou dermatologista especializado após avaliação criteriosa do histórico de reação e testes cutâneos específicos.
Estratégias de Prevenção Baseadas em Evidências
A prevenção primária visa evitar a picada ou, quando inevitável, minimizar a carga de alérgeno inoculada. Estratégias combinadas (químicas + físicas + ambientais) oferecem proteção sinérgica:
- Repelentes de contato cutâneo: Aplicar apenas em pele exposta (não sob roupas). Principais ativos com eficácia comprovada:
- DEET (N,N-Dietil-3-metilbenzamida): Concentrações 10-30% (até 50% em áreas de alta endemicidade) protegem 2-5 horas. Evitar em crianças < 2 anos.
- Icaridina (Picaridina): 20% protege 8-10 horas, melhor tolerância cutânea que DEET, odor neutro.
- IR3535 (Etilibutilacetilaminopropionato): 10-20%, perfil seguro para gestantes e crianças.
- Citriodiol (PMD – p-menthane-3,8-diol): Derivado natural do eucalipto citriodora, eficaz por 6-8 horas.
- Repelentes de roupas/ambiente: Aplicar permetrina 0,5% em roupas, mosquiteiros e equipamentos (efeito residual 6 lavagens ou 6 semanas). Nunca aplicar permetrina diretamente na pele.
- Barreiras físicas: Mosquiteiros impregnados com permetrina sobre berços e camas, telas de malha fina (18×18 fios/cm ou 1,2mm) em janelas e portas, uso de ventiladores (dispersam mosquitos que são fracos voadores).
- Controle ambiental: Eliminação de criadouros de Aedes aegypti (água parada em vasos, pneus, calhas), manutenção de áreas verdes, tratamento de animais domésticos contra pulgas e carrapatos (fipronil, selamectina), remoção de ninhos de vespas por profissionais (Corpo de Bombeiros).
- Higiene pessoal: Banhos após exposição ao ar livre removem alérgenos salivares residuais que ainda não penetraram na pele, potencialmente reduzindo a reação tardia.
Evite receitas caseiras sem comprovação científica (óleos essenciais sem padronização, ervas desconhecidas) que podem causar dermatite de contato alérgica adicional. Para crianças com histórico de reações graves, considere pulseiras de identificação médica e mantenha epinefrina auto-injetável disponível (se previamente prescrita).
Para avaliação de reações recorrentes ou planejamento de estratégias preventivas individualizadas, agende consulta na Clínica Dra. Juliana Toma: (11) 99255-1854 | Alameda Jaú, 695 – Jardins, São Paulo.

1 Comente
Deixe o seu comentário.